مقدمه
آکنه یک بیماری شایع است. شیوع آن 80% است.تقریباً 10 درصد از جمعیت جهان مبتلا هستند. شروع آکنه در اکثر بیماران در دوران بلوغ است، اما آکنه در بزرگسالان، به ویژه زنان، نادر نیست. از بیماری ها و به زیر مجموعه های بیماری های شدید محدود نمی شود.
برای آزمایشات بالینی و امتیازدهی به شدت اسکار آکنه، چندین الگوریتم توسعه داده شده است. محبوبترین آنها «سیستم درجهبندی کلی جای زخم برای جای زخم بعد از آکنه» است که نسخه پرتغالی برزیلی آن وجود دارد. System for Postacne Scarrin" چهار درجه را متمایز می کند: I با علائم صاف ماکولا با رنگ های مختلف. II با اسکارهای آتروفیک یا هیپرتروفیک خفیف. III با اسکارهای آتروفیک یا هیپرتروفیک متوسط؛ و IV با اسکار آتروفیک یا هیپرتروفیک شدید
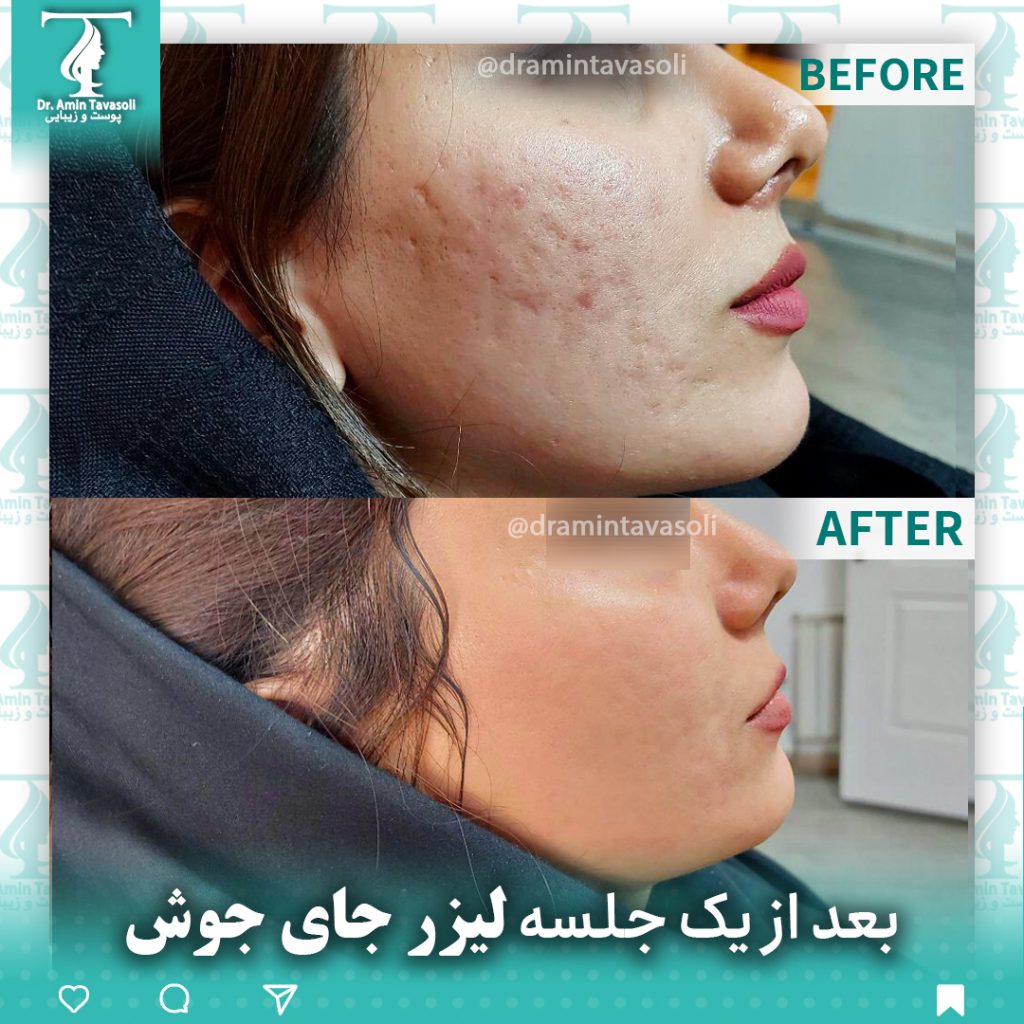
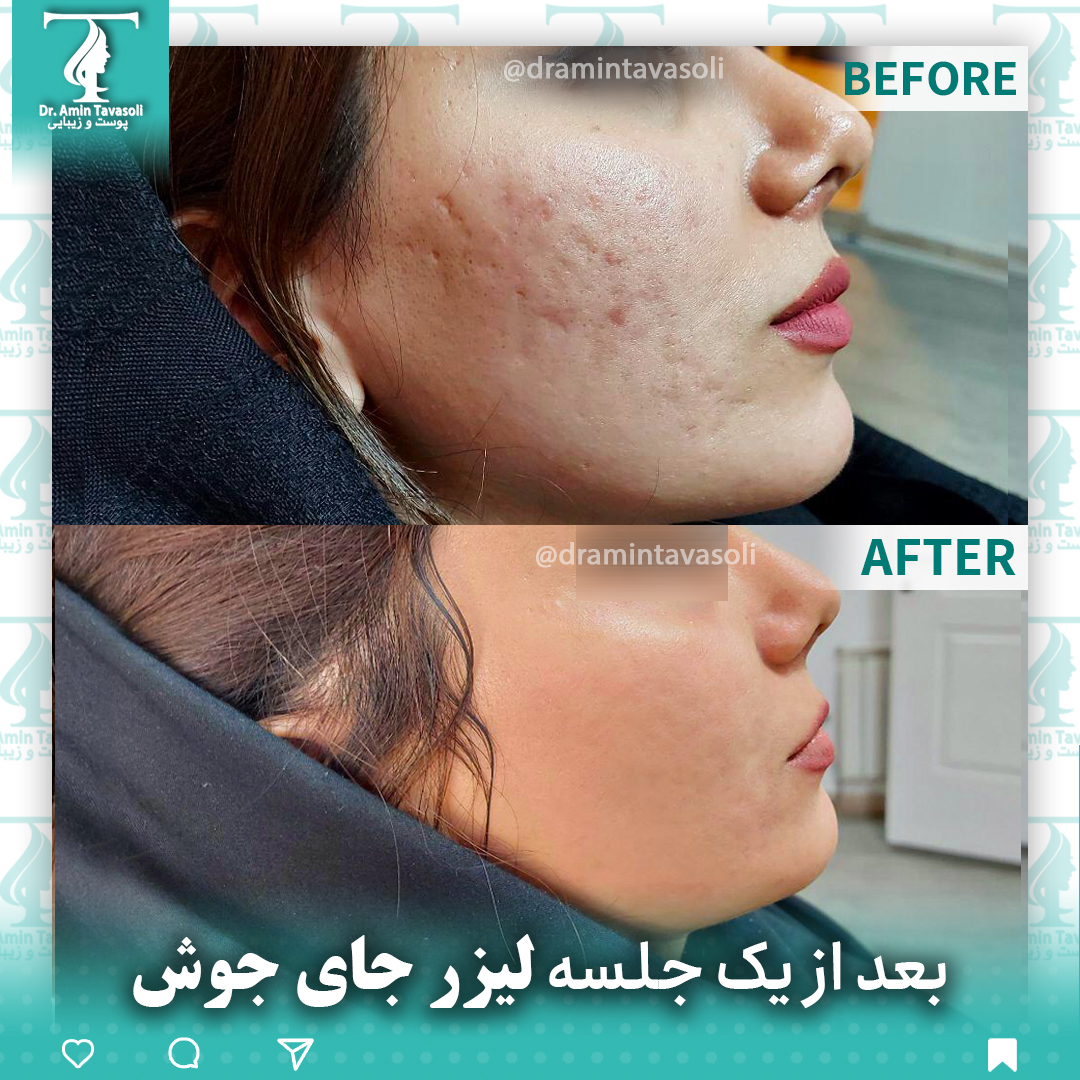
اسکارهای آکنه:
مکانیسم ایجاد اسکار در آکنه پیچیده است. فرآیند التهابی اساسی آکنه در بیماران مبتلا به اسکار آکنه بارزتر می شود. این امر منجر به بازسازی نابجای ماتریکس خارج سلولی (ECM) در واحدهای پیلوسپاسه پوست می شود. پروپیونی باکتریوم آکنه و سایر باکتریهای گرم مثبت قادر به افزایش تشکیل ماتریکس متالوپروتئیناز-2 در سبوسیتها و فیبروبلاستهای پوست هستند که ممکن است به تخریب ECM کمک کند.
اسکار رنگی در پوست شایع تر است و اغلب با هیپرپیگمانتاسیون پس از التهاب همراه است. این می تواند به دلیل ژنتیک، رنگدانه ها و تفاوت در مراقبت از پوست باشد
انواع بالینی اسکار آکنه، یعنی اسکار آتروفیک و هیپرتروفیک وجود دارد. اسکارهای آتروفیک را می توان بیشتر به اسکارهای عمیق و باریک برش یخی، اسکارهای غلتشی بزرگتر و اسکارهای ماشین جعبه ای افسرده متمایز کرد. اسکارهای هیپرتروفیک و کلوئیدهای آکنه نشان دهنده انواع هیپرتروفیک هستند.
مدیریت اسکار آکنه به کنترل موثر التهاب نیاز دارد که می تواند از ایجاد اسکار جلوگیری کند. درمان اسکار شامل روشهای مختلفی است که شامل استتار، لایهبرداری، میکرونیدلینگ، سابسیژن و لیزر درمانی برای اسکارهای آتروفیک میشود. اسکار هایپرتروفیک ممکن است با کرایوتراپی، تزریق کورتیکواستروئید، لیزر و جراحی درمان شود. همه روش ها ممکن است جای زخم ها را بهبود بخشند اما نمی توانند پوستی بدون اسکار ایجاد کنند.
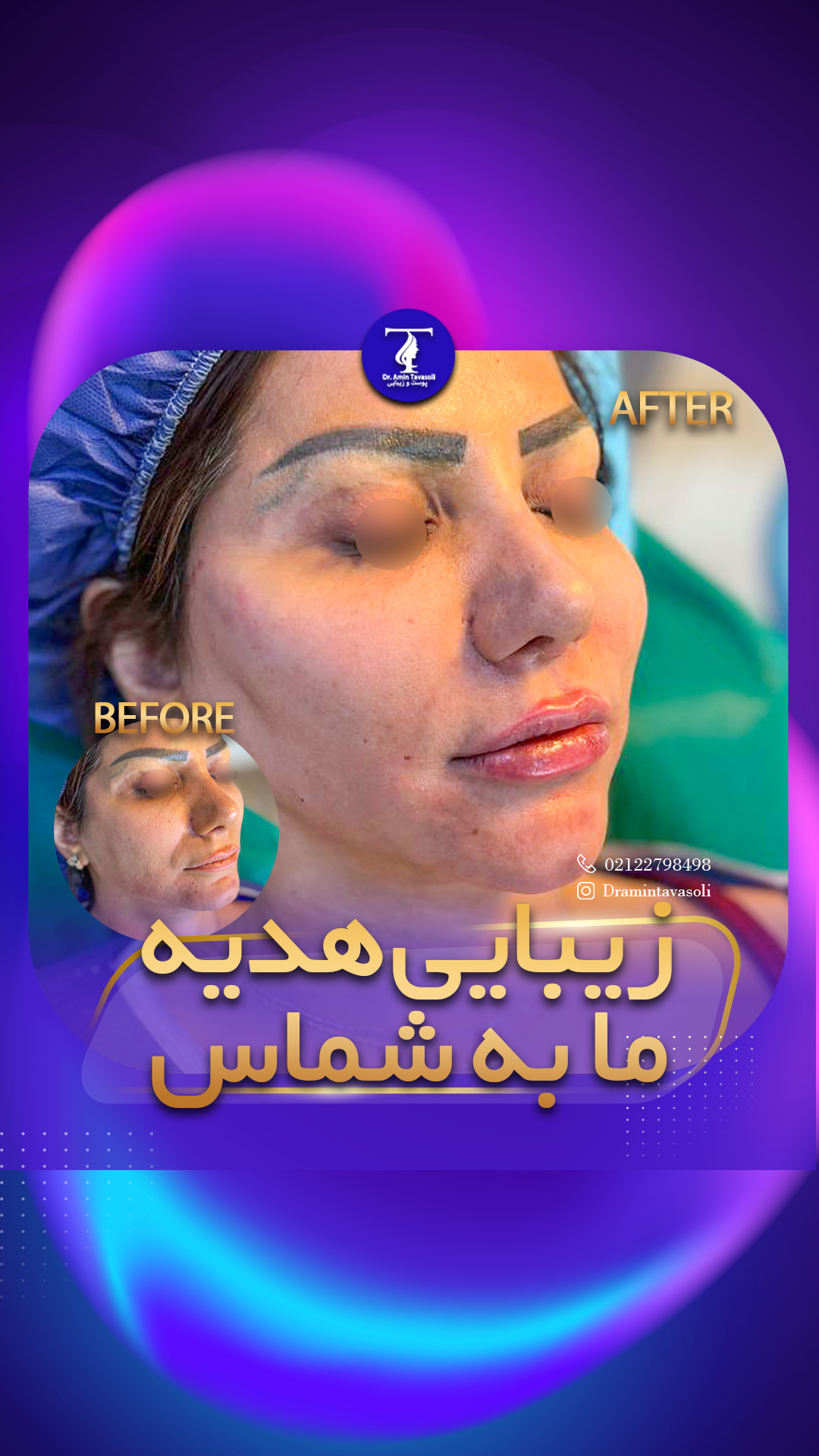
تزریق فیلرهای پوستی برای بهبود اسکارهای آکنه بر اساس تقویت بافت نرم است. پرکننده های اسید هیالورونیک (HAFs) تولید کلاژن را تحریک می کنند. تحریک قویتر تولید کلاژن با پرکنندههای نیمهدائمی یا محرک زیستی، بهعنوان مثال، اسید پلیاللاکتیک (PLL) و هیدروکسیلاپاتیت کلسیم (CaHA) و پرکنندههای دائمی دیده میشود.
دانش اولیه در مورد کیفیت فیلر، تکنیک های تزریق و آناتومی ضروری است. فیلرها نباید در کودکان و نوجوانان، در زنان باردار یا شیرده، در بیماران مبتلا به اختلالات ایمنی، آلرژی به مواد پرکننده و عفونت استفاده شود. کاشت فیلر استانداردهای بهداشتی را تضمین می کند و نباید در صورت اعمال ریشه دندان و آسیب های سد پوستی استفاده شود تا خطر احتمالی عفونت به حداقل برسد. آگاهی از اثرات نامطلوب احتمالی، پیشگیری و مدیریت آنها پیش نیاز است.
چندین تکنیک تزریق استفاده میشود، مانند سوراخهای سریالی، نخ خطی، بادکش و هچ کردن متقاطع، بولوس عمیق یا تزریق ریز قطرات سطحی. سرد شدن پوست قبل و بعد از تزریق باعث کاهش درد و کبودی می شود.